Co to jest immunoglobulina? Rodzaje przeciwciał
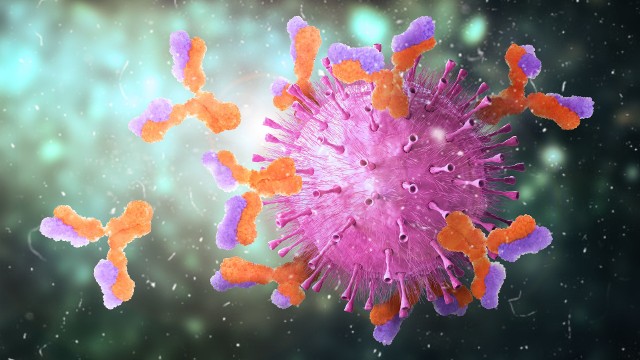
Immunoglobulina to inaczej przeciwciało, czyli cząsteczka białka produkowana przez układ immunologiczny jako odpowiedź odpornościowa najczęściej na działalność drobnoustrojów chorobotwórczych – bakterii, wirusów czy pasożytów. Zadaniem przeciwciał jest wiązanie tych patogenów, umożliwianie ich niszczenia i usuwania z ustroju.
Immunoglobuliny są wytwarzane przez komórki plazmatyczne, będące rodzajem limfocytów B – komórek układu odpornościowego zwanych też białymi ciałkami krwi.
Sprawdź również: Lek na alergię wycofany z obrotu. GIF ostrzega przed błędnym oznaczeniem produktu. Przyjęcie go może zagrażać życiu i zdrowiu
Czynnikiem wyzwalającym produkcję danego przeciwciała jest kontakt komórki plazmatycznej z antygenem w postaci struktury czy też substancji chemicznej (czyli generatorem przeciwciał – antygen to skrót od antibody generator). W niektórych przypadkach czynnikiem wyzwalającym jest kontakt z tkankami własnymi. Mamy wówczas do czynienia z produkcją autoprzeciwciał i reakcją autoimmunologiczną.
Dowiedz się więcej na temat:
W budowie immunoglobuliny, która najczęściej przypomina literę „Y”, wyróżnia się 4 cząsteczki białkowe w postaci łańcuchów polipeptydowych – 2 ciężkich i 2 lekkich, połączonych wiązaniami dwusiarczkowymi.
Na podstawie różnic występujących w budowie łańcuchów ciężkich wyróżnia się 5 klas immunoglobulin:
- typu A – immunoglobulina IgA wytwarzana przede wszystkim przez błony śluzowe i wydzieliny, odpowiada za zapewnienie odporności miejscowej,
- typu D – immunoglobulina IgD stanowi ok 1 proc. wszystkich przeciwciał i jest najmniej poznanym rodzajem immunoglobuliny, jednak ostatnio wykazano, że aktywuje bazofile i komórki tuczne do produkcji czynników antymikrobiologicznej w obronie immunologicznej układu oddechowego,
- typu E – immunoglobulina IgE ma zdolność do aktywowania funkcji bazofili i komórek tucznych, co prowadzi do uwolnienia przez nie substancji takich jak histamina, czyli związek uruchamiający stan zapalny. Jej stężenie we krwi jest niewielkie i stanowi zaledwie 0,002 proc. wszystkich immunoglobulin,
- typu G – immunoglobulina IgG to najliczniejsza klasa immunoglobulin, stanowi ok. 80 proc. wszystkich przeciwciał w ustroju. Ta grupa immunoglobulin jest także najtrwalsza ze wszystkich - czas utrzymywania się tych przeciwciał we krwi, po kontakcie z antygenem, to nawet kilkadziesiąt lat,
- typu M – immunoglobulina IgM jest elementem pierwotnej odpowiedzi immunologicznej, zatem stanowią pierwszą linię obrony organizmu. Ta grupa przeciwciał jest stosunkowo nietrwała – utrzymuje się we krwi przede wszystkim we wczesnej fazie infekcji. W miarę postępu zakażenia przeciwciała IgM są zastępowane przez przeciwciała IgG.
Kiedy oznacza się przeciwciała?
Badanie polegające na oznaczaniu poziomu immunoglobulin we krwi pozwala zidentyfikować zbyt wysoki lub zbyt niski ich poziom, co może wskazywać na różne jednostki chorobowe - w tym COVID-19.
Wykrywanie przeciwciał jest zasadą działania szybkich testów na koronawirusa SARS-CoV-2, które są dopuszczone do stosowania obok badań z wymazu metodą RT-PCR (genetycznych, inaczej molekularnych). Nazywa się je badaniami antygenowymi, immunologicznymi lub serologicznymi.
Natomiast podawanie przeciwciał od pacjentów, którzy wyzdrowieli z COVID-19, jest doraźną metodą terapii choroby. Polega na podawaniu pacjentom szpitalnym specjalnie oczyszczonego osocza ozdrowieńców. Jeżeli jednak w leczeniu zakażenia koronawirusem na szeroką skalę zaczną być wykorzystywane przeciwciała, najprawdopodobniej będą to cząsteczki pochodzące z laboratorium.
Sprawdź też:
Oznaczenie poziomu immunoglobulin przeprowadza się w sposób standardowy w przypadku schorzeń takich jak:
- COVID-19,
- sarkoidoza,
- marskość wątroby,
- HIV/AIDS,
- choroby autoimmunologiczne, m.in. toczeń rumieniowaty układowy, reumatoidalne zapalenie stawów i inne,
- schorzenia alergiczne,
- schorzenia pasożytnicze,
- podejrzenie szpiczaka mnogiego i nowotworów układu limfatycznego,
- procesy zapalne o przebiegu ostrym i przewlekłym.
Określenie poziomu konkretnych przeciwciał pozwala na różnicowanie poszczególnych faz zakażenia. Przykładowo, o wstępnej fazie zakażenia (tzw. pierwotnej odpowiedzi immunologicznej) informuje podwyższony poziom IgM. Wzrost poziomu IgG wskazuje na późną fazę (czyli na tzw. wtórną odpowiedź immunologiczną), charakteryzującą przebieg ostry lub przewlekły.
Sprawdź także:
Immunoglobulina – badanie
Oznaczanie poziomu poszczególnych frakcji immunoglobulin należy do podstawowych badań klinicznych w przypadku zaburzeń funkcji układu odpornościowego, nadmiernej reakcji alergicznej oraz podejrzenia rozwoju zakażenia bakteryjnego, wirusowego czy pasożytniczego.
Oznaczenie immunoglobulin wykonuje się w próbce krwi żylnej pobranej ze zgięcia łokciowego, a w przypadku IgA może to być też próbka śliny lub kału. W niektórych sytuacjach, materiałem do przeprowadzenia badania może być płyn mózgowo-rdzeniowy.
Badanie nie wymaga wielu specjalnych przygotowań. Należy pamiętać, że przed pobraniem próbki pacjent powinien być na czczo, czyli przez minimum 8 godzin nie przyjmować żadnych pokarmów.
Do oznaczenia całkowitego stężenia Immunoglobulin IgG, IgA i IgM, jak i łańcuchów lekkich przeciwciał najczęściej wykorzystywana jest metoda immunonefelometryczna i immunoturbidymetryczna.
Do oznaczenia całkowitego stężenia przeciwciał IgE wykorzystuje się metodę immunochemiluminescencyjną. Stężenie IgD można oznaczyć metodą immunonefelometryczną lub immunodyfuzji radialnej.
W ramach metody immunonefelometrycznej i immunoturbidymetrycznej wykorzystywana jest zdolność tworzących się kompleksów (antygen-przeciwciało) do zmętnienia roztworów i rozproszenia światła.
Metoda immunonefelometryczna przewiduje pomiar natężenia światła rozproszonego przez roztwór, a immunoturbidymetryczna – pomiar natężenia światła, które przechodzi przez roztwór. Immunodyfuzja radialna przewiduje natomiast pomiar promienia, który tworzy się w następstwie reakcji kompleksu antygen-przeciwciało w nośniku żelowym.
Przeczytaj na temat:
Immunoglobulina IgA, IgE, IgG, IgM – normy we krwi
W zależności od klasy przeciwciała poziom immunoglobuliny we krwi osiąga różne stężenie właściwe dla wieku i płci pacjenta.
Immunoglobuliny IgA – normy dla całkowitego stężenia IgA u osób zdrowych wynoszą:
- poniżej 0,06 g/l w wieku 1-7 dni,
- poniżej 0,06-0,07 g/l w wieku 8-60 dni,
- poniżej 0,06-0,77 g/l w wieku 3-5 miesięcy,
- 0,065-0,52 g/l w wieku 6-9 miesięcy,
- 0,07-0,45 g/l w wieku 10-15 miesięcy,
- 0,13-0,93 g/l w wieku 16-24 miesięcy,
- 01-1,33 g/l w wieku 2-5 lat,
- 038-2,35 g/l w wieku 5-10 lat,
- 0,62,2,3 g/l w wieku 10-14 lat,
- 0,85-1,94 g/l w wieku 14-18 lat,
- 0,52-3,44 g/l w wieku powyżej 18 lat.
Sprawdź także:
Immunoglobuliny IgD – ze względu na zróżnicowany rozkład w populacji, trudno jest ustalić dokładne normy dla przeciwciała klasy IgD. Z tego względu norma jest szeroka i obejmuje przedział 1,3-152,7 mg/l.
Immunoglobuliny IgE – całkowite stężenie IgE we krwi zależy nie tylko od wieku, ale i od płci pacjenta – u mężczyzn stężenie jest wyższe. Normy dla całkowitego IgE wynoszą:
- 5-10 j./ml dla noworodków,
- 30 j./ml dla dzieci poniżej 12 miesięcy,
- ok. 300 j./ml dla dzieci w przedziale wiekowym 7-10 lat,
- poniżej 100 j./ml dla osób dorosłych.
Należy wspomnieć, że podwyższone stężenie IgE może wystąpić u nałogowych palaczy tytoniu.
Sprawdź również:
Immunoglobuliny IgG – także w przypadku przeciwciał IgG stężenie całkowite zależy od wieku:
- 5,83-12,7 g/l w wieku 1-7 dni,
- 3,36-10,5 g/l w wieku 8-60 dni,
- 1,93-5,32 g/l w wieku 3-5 miesięcy,
- 1,97-6,71 g/l w wieku 6-9 miesięcy,
- 2,19-7,56 g/l w wieku 10-15 miesięcy,
- 3,62-12,2 g/l w wieku 16-24 miesięcy,
- 4,38-12,3 g/l w wieku 2-5 lat,
- 8,53-14,4 g/l w wieku 5-10 lat,
- 7,08-14,4 g/l w wieku 10-14 lat,
- 7,06-14,4 g/l w wieku 14-18 lat,
- 6,62-15,8 g/l w wieku powyżej 18 lat.
Immunoglobuliny IgM – prawidłowe całkowite stężenie IgM jest uzależnione od wieku:
- 0,04-0,21 g/l w wieku 1-7 dni,
- 0,045-0,21 g/l w wieku 8-30 dni,
- 0,21-0,51 g/l w wieku 3-5 miesięcy,
- 0,21-0,89 g/l w wieku 6-9 miesięcy,
- 0,21-1,04 g/l w wieku 10-15 miesięcy,
- 0,39-1,54 g/l w wieku 16-24 miesięcy,
- 0,3-1,12 g/l w wieku 2-5 lat,
- 0,36-198 g/l w wieku 5-10 lat,
- 0,5-2,13 g/l w wieku 10-14 lat,
- 0,44-1,13 g/l w wieku 14-18 lat,
- 0,53-3,44 g/l w wieku powyżej 18 lat.
Dowiedz się więcej
Immunoglobulina – interpretacja wyników badania
Immunoglobulina może wykazywać podwyższony lub obniżony poziom. W pierwszym przypadku mówi się o hiperglobulinemii, natomiast w drugim – o hipoglobulinemii. Zbyt wysokie lub zbyt niskie stężenie może dotyczyć tylko niektórych frakcji lub wszystkich immunoglobulin.
W diagnostyce klinicznej duże znaczenie ma także oznaczenie występowania swoistych przeciwciał, wytworzonych w odpowiedzi immunologicznej na konkretny drobnoustrój lub przeciwko tkankom własnym organizmu.
W przypadku, gdy dochodzi do nadmiernej produkcji kilku frakcji immunoglobulin przez różne komórki plazmocytów, należy mówić o hiperglobulinemii poliklonalnej. Ten stan może wskazywać na schorzenia takie jak:
- stany zapalne o przebiegu ostrym i przewlekłym,
- schorzenia wywołane przez bakterie, wirusy, grzyby i przez pasożyty,
- schorzenia autoimmunologiczne,
- AIDS,
- sarkoidoza,
- marskość wątroby.
W sytuacji, w której stwierdza się nadmierną produkcję przeciwciał przez pojedynczy klon limfocytu B, mówi się o hiperglobulinemii monoklonalnej. Przyczyną takiego stanu może być:
- szpiczak mnogi,
- chłoniak,
- makroglobulinemia Waldenströma,
- MGUS, czyli gammapatia o nieznanej etiologii.
Zbyt niski poziom immunoglobulin, czyli hipogammaglobulinemia, może z kolei wskazywać na:
- zakażenie wirusem HIV,
- zakażenie wirusem EBV,
- zespół nerczycowy,
- nowotwory (taki objaw dają m.in. chłoniaki i białaczka),
- wrodzone, uwarunkowane genetycznie niedobory odporności (m.in. SCID, czyli ciężki złożony niedobór odporności).
Zbyt niskie stężenie przeciwciał może też być wynikiem przyjmowania niektórych leków (m.in. cytostatycznych i przeciwmalarycznych), oparzeń na znacznej powierzchni ciała, niedoboru mikro- i makroelementów (będącego rezultatem niedożywienia) i biegunki o ciężkim przebiegu.
Rodzaje obowiązujących testów, skierowania na badania, zalecenia związane z ich wykonaniem, interpretacja wyników oraz inne najczęściej zadawane pytania o diagnostykę COVID-19
Jakie są rodzaje testów na koronawirusa i które są uznawane przez lekarzy?
Głównym rodzajem testu na koronawirusa SARS-CoV-2 jest badanie genetyczne (inaczej molekularne) wymazu z dróg oddechowych, które polega na potwierdzeniu obecności w nim materiału genetycznego wirusa laboratoryjną metodą RT-PCR.
Od listopada 2020 roku uznawanym rodzajem badania jest test na przeciwciała (immunoglobuliny) we krwi – inaczej test serologiczny, antygenowy lub immunologiczny. Obecność przeciwciał anty-SARS-CoV-2 wskazuje jednak na infekcję, która toczy się od co najmniej tygodnia, a także tą już przebytą. Najdokładniejsze wyniki tych badań uzyskiwane są w laboratorium metodą ELISA lub CLIA, natomiast mniejszą precyzją charakteryzują się szybkie testy kasetkowe, które mogą być wykonywane przez osoby nieprzeszkolone, czyli nawet w domu.
Ile kosztuje test na koronawirusa?
Wykonanie testu ze skierowaniem lekarskim jest refundowane przez NFZ, a dzięki temu bezpłatne niezależnie od jego rodzaju. Natomiast za test wykonany prywatnie trzeba już zapłacić. Najdokładniejszy rodzaj badania w postaci testu genetycznego kosztuje ok. 500 zł, choć w niektórych miejscach można wykonać go już za 350 złotych. Cena badania przeciwciał zależy od liczby oznaczanych immunoglobulin, rodzaju badania (jakościowe, które stwierdza ich obecność, jest tańsze niż ilościowe) oraz sposobu jego przeprowadzenia. Za miarodajny test wykonywany w laboratorium płaci się zwykle 120-250 złotych, natomiast niepotwierdzonej jakości test kasetkowy można kupić już za sto złotych.
Na rynku dostępne są też szybsze i wygodniejsze testy na koronawirusa SARS-CoV-2, polegające na wykrywaniu skierowanych przeciwko niemu immunoglobulin (przeciwciał). Są to wykonywane z krwi testy immunologiczne, dostępne jako badania laboratoryjne prowadzone metodami ELISA oraz CLIA, a także w postaci szybkich testów kasetkowych wykorzystujących metodę immunochromatografii. Te ostatnie, które z wyglądu przypominają testy ciążowe, umożliwiają jedynie wykrycie immunoglobulin IgM i IgG, co sygnalizuje możliwość zakażenia SARS-CoV-2.
Który rodzaj testu na koronawirusa jest lepszy?
Chociaż test wykrywający geny koronawirusa jest dokładniejszy, nie da się tak naprawdę określić, że jest lepszy od tego na przeciwciała. To dlatego, że oba rodzaje badają inne aspekty zakażenia i są przeznaczone do stosowania w innych sytuacjach. Zdaniem specjalistów najlepiej byłoby, gdyby stosowano je jako uzupełniające się metody diagnostyczne.
Podczas gdy wykonanie testu genetycznego z wymazu ma sens na samym początku infekcji koronawirusem (przy pierwszych objawach i przed ich wystąpieniem), testy na przeciwciała z krwi wykonuje się głównie po ok. 7 dniach od zakażenia. Oznaczenie przeciwciał jest przeznaczone dla osób bez symptomów zakażenia, które miały styczność z osobą zakażoną bezobjawowo, skąpoobjawowych oraz tych, którzy w ciągu kilku wcześniejszych miesięcy przeszli infekcję grypopodobną.
Najbardziej precyzyjne wyniki badania przeciwciał osiąga się przy oznaczaniu zestawu IgM + IgG lub IgA + IgG dopiero po upływie 10 dni od chwili wystąpienia objawów infekcji. Jeżeli badania prowadzone są wcześniej, ich czułość i swoistość jest niższa.
Co to jest czułość i swoistość testu?
Pojęcie czułości i swoistości określają dokładność testu diagnostycznego, ale tylko w sytuacji, gdy są analizowane jednocześnie. Czułość testu jest wartością opisującą jego zdolność do wykrycia badanej cechy, natomiast swoistość opisuje zdolność testu do wykrycia braku badanej cechy.
Czułość testu na koronawirusa jest więc zdolnością do rozpoznania występującej choroby. Określa się ją jako stosunek liczby wyników prawdziwie dodatnich do sumy wyników prawdziwie dodatnich i fałszywie ujemnych. Wskaźnik 100 procent oznacza, że wszystkie osoby chore zostaną rozpoznane.
Swoistość testu jest oznaczana jako stosunek liczny wyników prawdziwie ujemnych do sumy wyników prawdziwie ujemnych i fałszywie dodatnich. Swoistość 100 procent to sytuacja, gdy wszyscy zdrowi zostaną oznaczeni w teście jako zdrowi.
Jaka jest czułość i swoistość testów na koronawirusa?
Stosowane testy w kierunku koronawirusa nie należą do idealnych, a ich dokładność nie jest dobrze przebadana. Wpływają na nią różne czynniki, m.in. sposób pobrania próbki, jej jakoś czy nawet etap choroby. Czułość badań genetycznych RT-PCR wynosi 71-98 procent, co w praktyce wiąże się z otrzymywaniem 2-29 proc. wyników fałszywie ujemnych wyników. W jednym z eksperymentów czułość testu wykonanego z wymazu wydzieliny oskrzelowo-pęcherzykowej wynosiła 93 proc., dla plwociny – 72 proc, dla wymazów z nosa – 63 proc, a tylko 32 proc. w przypadku wymazów z gardła.
Testy antygenowe, które wykrywają we krwi określone białka (immunoglobuliny) mają różną jakość. Czułość tych najgorszych, zwykle chińskich, może wynosić zaledwie 30 procent, podczas gdy nie powinna być niższa od 80 proc. W przypadku testów z Korei Południowej mówi się o czułości i swoistości na poziomie 75-85 procent.
Spośród najbardziej polecanych rodzajów badań dopuszczony w UE test Abott ma dokładność wynoszącą 99 procent. Według rzecznika firmy w badaniu 73 próbek wykazał 100 procent czułości, a w badaniu 1070 próbek – 99,6 proc. swoistości. Natomiast test Roche, który został zaakceptowany przez amerykańską FDA, cechuje dokładność ponad 99,8 proc. (jako stosunek do odsetka testów fałszywie negatywnych lub fałszywie pozytywnych), a czułość w próbkach pobranych 14 dni od zakażenia potwierdzonego metodą PCR wynosi 100 procent.
Czym różni się test przesiewowy od testu diagnostycznego?
Test przesiewowy to według obowiązującej powszechnie definicji Światowej Organizacji Zdrowia metoda wstępnej identyfikacji nierozpoznanych dotychczas chorób, zaburzeń lub wad. Rozpoznaje się je poprzez zastosowanie testów i innych szybkich metod badania. Pozwala to na wyodrębnienie w danej populacji tych osób, które prawdopodobnie mają daną chorobę lub zaburzenie (o czym świadczy dodatni wynik testu) oraz osób, które prawdopodobnie ich nie mają (wynik ujemny).
Test diagnostyczny to natomiast dowolne badanie medyczne, które pomaga uzyskać diagnozę o wykryciu podejrzewanej choroby lub zaburzenia. Tym właśnie różni się od badania przesiewowego, które dotyczy osób uznanych za zagrożone ich rozwojem. Testy na koronawirusa są badaniami diagnostycznymi i pozwalają na wczesną reakcję w przypadku zakażenia.
Czy tylko lekarz POZ może wystawić skierowanie na test na COVID-19?
Zlecenie wykonanie testu na COVID-19 może zlecić przede wszystkim wybrany przez daną osobę lekarz pierwszego kontaktu, a w przypadku, gdy akurat nie dyżuruje – może zastąpić go w tej roli lekarz dyżurny. Takie uprawnienia ma ponadto lekarz dyżurujący w ramach nocnej lub świątecznej pomocy lekarskiej, a także w ramach opieki w hospicjum i zakładzie opiekuńczo-leczniczym.
Kto może wystawić skierowanie na badanie w kierunku COVID-19?
Skierowanie na test w kierunku koronawirusa SARS-CoV-2 może wystawić lekarz POZ wybrany jako lekarz pierwszego kontaktu. W sytuacji, gdy akurat nie ma dyżuru, przychodnia może skierować do zastępującego go lekarza dyżurnego, który również ma prawo, by wystawić skierowanie na badanie.
Od 20 listopada 2020 roku na test wymazu metodą RT-PCR może kierować również lekarz udzielający świadczeń:
- w ramach nocnej i świątecznej opieki zdrowotnej, czyli tzw. NPL (nocnej pomocy lekarskiej),
- z zakresu opieki paliatywnej i hospicyjnej (w hospicjach),
- pielęgnacyjnych i opiekuńczych w ramach opieki długoterminowe w tzw. ZOL, czyli zakładach opiekuńczo-leczniczych.
Jak zapisać się na test w przypadku objawów COVID-19?
Jeżeli występują objawy typowe dla zakażenia koronawirusem, należy umówić się na teleporadę z przypisanym lekarzem podstawowej opieki zdrowotnej, który może zlecić test na koronawirusa, ew. można skonsultować się w tym celu z zastępującym go lekarze dyżurnym.
Jak wykonać test na koronawirusa w mobilnym punkcie pobrań?
Badanie w mobilnym punkcie pobrań polega na pomiarze temperatury i pobraniu wymazu z gardła i z nosa. W jego trakcie oraz po zakończeniu należy stosować się do poleceń pracowników. W pierwszej kolejności należy zatrzymać samochód w wyznaczonym miejscu i przygotować dokumenty, a na znak badającego – podjechać na stanowisko i pokazać dokument tożsamości bez otwierania szyby. Następni po weryfikacji danych należy podjechać na stanowisko pobierania materiału, wyłączyć silnik pojazdu i nie wysiadając otworzyć okno do badania.
Jak dotrzeć na test bez samochodu lub gdy nie jest się na siłach, by prowadzić?
W przypadku podejrzenia COVID-19 należy wykonać badanie w kierunku koronawirusa, ale w tym celu nie można korzystać ze środków komunikacji publicznej ani też z taksówek. Jeżeli więc ktoś nie dysponuje prywatnym samochodem, nie czuje się na siłach, aby prowadzić, ani nie może prosić o pomoc rodziny (narażając tym samym jej członków na zakażenie), musi zgłosić ten fakt w Wojewódzkiej Stacji Sanitarno-Epidemiologicznej (WSSE). Wtedy zgodnie z obowiązującymi zasadami ma zostać do niego wysłana karetka wymazowa. To oczywiście w sytuacji, gdy gdy dana osoba ma skierowanie na badanie. Natomiast w przypadku nasilenia się objawów mogących świadczyć o COVID-19 z wystąpieniem duszności, bólu w klatce piersiowej i problemów z oddychaniem, powinien wezwać karetkę i udać się do szpitala zakaźnego, gdzie test zostanie przeprowadzony na miejscu.
Jeżeli ktoś chce lub musi wykonać test prywatnie bez wychodzenia z domu, pozostaje mu zakup zestawu do badania przeciwciał anty-SARS-CoV-2 w sklepie internetowym. Są też jednak rozwiązania, które umożliwiają dotarcie do punktu pobrań wymazu, ale wymagają nakładów finansowych. To przede wszystkim skorzystanie z usług firmy przewozowej zajmującej się transportem sanitarnym. Można też rozważyć wynajęcie samochodu na godziny, jednak w przypadku uzyskania pozytywnego wyniku badania warto poinformować o tym firmę przewozową, by odpowiednio zdezynfekowała pojazd.
Bardzo źle się czuję, co robić, gdzie zadzwonić?
W przypadku bardzo złego samopoczucia, ucisku w klatce piersiowej i problemów z oddychaniem, trzeba zadzwonić pod numer 112 lub 999 i wezwać karetkę pogotowia, ew. udać się samochodem do najbliższego szpitala zakaźnego. Gdy objawy są łagodne, należy zadzwonić do przychodni podstawowej opieki zdrowotnej i zapisać się na teleporadę. W wyznaczonym terminie lekarz skontaktuje się z nami, by na podstawie wywiadu zdrowotnego ocenić, czy podejrzenia są słuszne i kwalifikują do wykonania testu na obecność koronawirusa.
Jak przygotować się do testu na COVID-19?
Wiarygodność wyniku genetycznego testu na obecność wirusa SARS-CoV-2 zależy od sposobu pobrania wymazu oraz jakości uzyskanego materiału. By była optymalna, zgodnie z zaleceniami co najmniej na 2 godziny przed badaniem nie należy nic jeść, żuć gumy ani ssać tabletek odświeżających oddech, na ból gardła czy zwykłych cukierków. Przeciwwskazane jest ponadto picie płynów (w tym wody), stosowanie aerozoli i kropli do nosa lub gardła, wykonywanie inhalacji lub płukania zatok, a także mycie zębów oraz palenie papierosów.
Natomiast wykonanie testu z krwi na przeciwciała anty-SARS-CoV-2 nie wymaga uprzedniego przygotowania.
Czy można umówić się na pobranie wymazu do badania na konkretną godzinę?
Nie ma możliwości przyjścia na umówioną godzinę, ponieważ pacjenci są przyjmowani według kolejności przybycia. W przypadku podania numeru telefonu komórkowego na etapie wystawiania zlecenia można jednak otrzymać SMS z sugerowaną datą i godziną oraz adresem mobilnego punktu w okolicy. System dokona wstępnej rezerwacji tego terminu, a w punkcie mobilnym wystarczy pokazać otrzymany SMS.
Jak długo ważne jest skierowanie na test na koronawirusa?
Skierowanie na test w kierunku koronawirusa nie ma określonego terminu ważności – jest ono ważne, dopóki istnieją przesłanki do jego wykonania w postaci objawów możliwej infekcji, oraz dopóki nie minął okres obowiązkowej kwarantanny. Test powinien być wykonany w jak najszybszym terminie, zwłaszcza że od następnego dnia po jego wystawieniu daną osobę obowiązuje kwarantanna. Można zakończyć ją dzięki uzyskaniu negatywnego wyniku testu, więc nie opłaca się z nim zwlekać.
Gdzie znajdę wyniki testu na COVID-19?
Wynik testu na COVID-19 będzie widoczny naInternetowym Koncie Pacjenta (IKE), poinformuje o tym również lekarz podstawowej opieki zdrowotnej.
Gdzie można odebrać wynik testu na koronawirusa?
Nie istnieje możliwość osobistego odbierania wyników testów w kierunku koronawirusa SARS-CoV-2. Są one udostępnione na Internetowym Koncie Pacjenta (IKE). Informację można też otrzymać od przypisanej placówki Podstawowej Opieki Zdrowotnej. Co ważne, wynik nie jest też udostępniany poprzez infolinię NFZ. Na koncie IKE, do którego można zalogować się na stronie pacjent.gov.pl, są też dostępne informacje o leczeniu, m.in. e-zwolnieniach, zaświadczeniach lekarskich czy skierowaniach wystawionych w związku z chorobą.
Co to znaczy, że wynik testu jest niejednoznaczny lub niediagnostyczny? Co wtedy robić?
Niediagnostyczny wynik testu na koronawirusa oznacza, że pobrana od pacjenta próbka była niezdatna do badania. Natomiast nierozstrzygający wynik testu to sytuacja, w której wynik znajduje się na granicy analitycznej czułości testu. W obu sytuacjach należy zwrócić się do lekarza POZ o kolejne skierowanie na test i wykonać go powtórnie w ciągu 1-2 doby.
Co robić, jeżeli zakażenie koronawirusem wykazał test zrobiony prywatnie?
Niezależnie od formy przyjęcia zlecenia na test (prywatnie czy na skierowanie przez NFZ bądź sanepid), każde laboratorium wykonujące testy w kierunku koronawirusa SARS-CoV-2 przekazuje informacje o każdym pozytywnym wyniku do sanepidu, który następnie zgłasza do MZ w celu aktualizacji statystyk.
W przypadku uzyskania dodatniego wyniku badania na koronawirusa, należy zostać w domu i umówić się na teleporadę z lekarzem POZ, który zadecyduje o leczeniu i wyda zwolnienie lekarskie na czas izolacji. Skierowanie do izolacji domowej dotrze przez system gabinet.gov.pl do powiatowej stacji sanitarno-epidemiologicznej. Wtedy inspekcja Sanitarna przeprowadzi wywiad i rozpocznie się tzw. dochodzenie epidemiologiczne, w ramach którego należy odpowiedzieć na ważne pytania i sporządzić listę osób, z którymi ostatnio miało się kontakt.
Czy test na COVID-19 wykonany prywatnie zmusza mnie do izolacji?
Gdy ktoś wykonuje test na COVID-19 prywatnie, czyli bez skierowania od lekarza POZ, nie jest automatycznie kierowany na kwarantannę. Kwarantannę należy rozpocząć samodzielnie dzień po wykonania testu na obecność COVID-19, a gdy test wykaże wynik pozytywny, kwarantanna zmieni się na izolację domową, ale w tym celu konieczne jest uzyskanie teleporady od lekarza POZ.
Czy po chorobie wymagany jest ponowny test na obecność koronawirusa?
Według nowych rekomendacji Światowej Organizacji Zdrowia WHO oraz Amerykańskiego Stowarzyszenia Chorób Zakaźnych CDC z lipca tego roku, osoby z dodatnim wynikiem testu na koronawirusa nie mają obowiązku wykonać ponownie badania na zakończenie izolacji domowej.
Zasady te obowiązują również w Polsce, co niepokoi lekarzy. Okres zarażania koronawirusem trwa bowiem co najmniej 3-4 dni dłużej niż wymagana w kraju 10-dniowa izolacja. Ponieważ po jej zakażeniu pacjentowi nie przysługuje kolejny test i w przy braku objawów daną osobę uważa się za zdrową, idealna byłaby sytuacja, gdyby mogła potwierdzić fakt wyzdrowienia w prywatnie wykonanym teście genetycznym po upływie przynajmniej 14 dni od pojawienia się pierwszych objawów infekcji.
Domownik ma koronawirusa – czy na pewno się zarażę? Co robić, by temu zapobiec?
Ponieważ bliski kontakt grożący zarażeniem się koronawirusem to przebywanie z chorym twarzą w twarz przez zaledwie 15 minut, w przypadku wspólnego mieszkania zakażenie się jest zwykle nieuniknione, chyba, że przebywa przez cały czas w oddzielnym, dobrze wentylowanym pomieszczeniu, korzysta z oddzielnych naczyń, skrupulatnie dba o higienę i bezpieczeństwo (m.in. nosi maseczkę, wychodząc z pokoju), wymienia codziennie ręczniki (a pościel i piżamę co 2 dni) i najlepiej korzysta z oddzielnego kosza, a także ubikacji i łazienki (jeśli nie, powinny być dezynfekowane po każdym użyciu). Ubrania i ręczniki powinny być od razu prane, naczynia – zmywane w min. 60 stopni Celsjusza (w zmywarce), a wszystkie wspólne powierzchnie w domu (klamki, krany, blaty itp.) należy też odkażać kilka razy dziennie.
Zarażenie się od chorego niekoniecznie oznacza, że domownicy będą odczuwali symptomy infekcji, bo równie dobrze może ona przebiegać bezobjawowo. Zgodnie z przepisami osoby zamieszkujące razem z zakażonym lub prowadzące wspólnie gospodarstwo domowe są objęte nakładaną automatycznie kwarantanną, która trwa przez czas izolacji chorego wydłużony o 7 dni.
Co to są przeciwciała IgA, IgG i IgM?
Przeciwciała, inaczej immunoglobuliny, to białka produkowane przez układ immunologiczny jako odpowiedź odpornościowa na obecność w ustroju chorobotwórczych drobnoustrojów, takich jak m.in. wirusy. Zadaniem przeciwciał jest wiązanie tych patogenów oraz umożliwianie ich niszczenia i usuwania z ustroju. Przeciwciała są wytwarzane przez komórki plazmatyczne – rodzaj limfocytów B, czyli komórek układu odpornościowego zwanych też białymi ciałkami krwi. Po chorobie pozostają przez ok. kilka miesięcy we krwi, jednak obecnie nie da się określić, jak długo utrzymuje się ich działanie ochronne przed ponowną infekcją koronawirusem. Test antygenowy, inaczej immunologiczny lub serologiczny, czyli badanie przeciwciał pozwala określić, czy dana osoba ma lub miała infekcję COVID-19.
W ramach testu antygenowego bada się:
- Immunoglobuliny A (IgA) – to przeciwciała wczesnej fazy zakażenia, które pojawiają się jako pierwsze w jego początkowym stadium (zwykle w okresie do 10 dni od pojawienia się objawów) i mogą wskazywać, że jest ono aktywne. Przeciwciała te nie są wykrywane samodzielnie – uzyskanie odpowiedniej czułości badania wymaga równoległego oznaczenia IgG.
- Immunoglobuliny M (IgM) – to również przeciwciała typowe dla wczesnego etapu infekcji, pojawiające się we krwi już po kilku dniach choroby. Najlepiej jednak oznaczać je najwcześniej po tygodniu od jej rozpoczęcia. Pozytywny wynik sygnalizuje toczącą się w organizmie infekcję.
- Immunoglobuliny G (IgG) – są charakterystyczne dla późniejszych etapów zakażenia i najbardziej specyficzne w stosunku do koronawirusa. Ich stężenie we krwi rośnie wraz ze spadkiem poziomu IgM. Najlepiej oznaczać je po upływie co najmniej 10-14 dni od początku występowania objawów. Test taki jest najbardziej istotny u ozdrowieńców.
Co oznacza pozytywny wynik badania przeciwciał IgG i IgM?
Przeciwciała w postaci immunoglobulin M (IgM) wytwarzane są już po kilku dniach infekcji, natomiast dopiero później organizm produkuje immunoglobuliny G (IgG), które zapewniają trwającą przez pewien czas odporność na koronawirusa. Jeżeli badanie dało pozytywny wynik obu przeciwciał, oznacza to, że infekcja koronawirusem trwa już od co najmniej 10 dni.
Co oznacza pozytywny wynik badania przeciwciał IgM i negatywny IgG?
Przeciwciała IgM to rodzaj immunoglobulin produkowany w organizmie w ciągu pierwszych 4-10 dni od momentu zakażenia koronawirusem, więc pozytywny wynik immunoglobulin M (IgM) przy braku wytwarzanych później przeciwciał IgG świadczy zazwyczaj o dopiero co rozpoczętej, aktywnej infekcji. Jest to okres wciąż najskuteczniejszego działania dostępnych leków przeciw COVID-19, dlatego w takiej sytuacji nie warto zwlekać z wdrożeniem skutecznej terapii przeciwwirusowej. Dalsze monitorowanie poziomów tych przeciwciał w postaci testów ilościowych pomaga prognozować przebieg choroby.
Co oznacza pozytywny wynik badania przeciwciał IgG i negatywny IgM?
Immunoglobuliny G (IgG) to przeciwciała, które są produkowane w ustroju dopiero po pewnym czasie trwania infekcji. Zapewniają utrzymującą się przez pewien czas odporność na koronawirusa, która u niektórych osób może występować przez okres 3-6 miesięcy. Pozytywny wynik testu na przeciwciała IgG świadczy o COVID-19 trwającym powyżej 10 dni, zwłaszcza przy jednoczesnym braku wcześnie wytwarzanych wcześnie przeciwciał IgM. Możliwe, że choroba nie jest już aktywna, czego niestety nie da się potwierdzić bez zbadania wymazu z dróg oddechowych.
Co to jest zespół pocovidowy „PCS”?
Zespół po-covidowy lub post-covidowy (post-covid syndrome, PCS) to nieoficjalny jeszcze termin stworzony przez pacjentów na określenie braku powrotu do zdrowia przez kilka tygodni lub miesięcy od zachorowania na COVID-19. Wiąże się z utrzymywaniem się dolegliwości po ustąpieniu głównych objawów infekcji i dotyczy zarówno osób, które przebyły ją w sposób łagodny, jak i tych po umiarkowanie i ciężko nasilonej chorobie.
Objawy zespołu PCS to przede wszystkim:
- zmęczenie – występuje u ok. 55 proc. osób,
- duszności – dotyczy 42 proc. osób,
- problemy z pamięcią – są obserwowane u 34 proc. osób,
- zaburzenia snu – wystąpiły u niespełna 31 proc. osób,
- trudności w koncentracji – pojawiły się u 28 proc. chorych.
Istnieje jeszcze pojęcie tzw. długiego covidu, które oznacza utrzymywanie się symptomów zakażenia koronawirusem SARS-CoV-2 dłużej niż przez 2 miesiące, jak ma to miejsce w przeważającej liczbie przypadków choroby, które należą do łagodnych. W sytuacji, gdy dolegliwości występują dłużej niż przez 4 tygodnie, mówimy o objawach długotrwałych lub długoterminowych.
Jak wygląda pogrzeb osoby zmarłej na COVID-19?
Pogrzeb osoby zmarłej na COVID-19 odbywa się zwykle z opóźnieniem, ponieważ przebywające z nią wcześniej osoby obowiązuje kwarantanna. Podczas chowania zmarłego obowiązują specjalne procedury. W celu zapewnienia bezpieczeństwa pracowników pogrzebowych i żałobników odkażaniu podlega ciało (w razie możliwości z odstąpieniem od procedury mycia), po czym pakowane jest do szczelnego worka wraz z ubraniem lub okryciem szpitalnym. Po dezynfekcji jest on wkładany do trumny wraz z 5-centymetrową warstwą substancji płynochłonnej na dnie, a całość podlega ponownej dezynfekcji. W przypadku przekazywania zwłok do krematorium worek trafia do kapsuły transportowej, która powinna być wykonana z materiału umożliwiającego mycie i odkażanie.
ZOBACZ: Testy na COVID-19 tańsze za granicą