Sarkoidoza jest chorobą wielonarządową, która najczęściej atakuje skórę, węzły chłonne wnęk (zlokalizowane w śródpiersiu), miąższ płucny oraz narząd wzroku. Może zajmować także inne organy - wątrobę, serce, ślinianki, kości, układ nerwowy i węzły chłonne obwodowe (położone płytko, wyczuwane w badaniu palpacyjnym). Sarkoidoza nie jest chorobą o charakterze infekcyjnym. Oznacza to, że nie jest zaraźliwa.
Sarkoidoza – przyczyny występowania choroby
Sarkoidoza jest chorobą, której etiologia wciąż jeszcze nie została poznana. Istnieją teorie wskazujące na infekcyjne i nieinfekcyjne podłoże choroby. W pierwszym przypadku, czynnikiem etiologicznym mają być wirusy, bakterie, prątki gruźlicy oraz prątki niegruźlicze, a w drugim – pyłki sosny, aluminium i talk. Jak dotąd nie udało się jednak potwierdzić tych przypuszczeń.
Obecnie, wysiłki naukowców skupiają się przede wszystkim na wykryciu ewentualnych związków między występowaniem sarkoidozy a prątkami gruźlicy i niegruźliczymi. Wynika to ze znacznego podobieństwa w obrazie histopatologicznym i kliniczno-radiologicznym, jakie wykazują obie choroby (sarkoidoza i gruźlica). Należy jednak zaznaczyć, że wśród osób chorych na sarkoidozę, które były leczone sterydami, nie zaobserwowano zwiększonej liczby przypadków wystąpienia gruźlicy.
Dowiedz się również:
Sarkoidoza – objawy
Sarkoidoza jest chorobą, która nie cechuje się jednym schematem rozwoju. W wielu przypadkach (u około połowy chorych) dolegliwość nie daje żadnych objawów klinicznych. W takiej sytuacji, choroba najczęściej wykrywana jest przypadkowo.
U około 30 proc. chorych pojawiają się symptomy ogólne, charakterystyczne dla wielu innych schorzeń. Należą do nich:
- ogólne osłabienie organizmu,
- gorączka,
- redukcja masy ciała,
- poty nocne.
Sarkoidoza najczęściej zajmuje układ oddechowy (u ponad 90 proc. chorych) i węzły chłonne wnęk. W takiej sytuacji mogą wystąpić następujące objawy:
- duszność wysiłkowa,
- zmniejszona odporność na wysiłek,
- suchy kaszel,
- ból w klatce piersiowej,
- uczucie duszności.
Przeczytaj również:
Gdy choroba zajmie węzły chłonne w śródpiersiu, mogą pojawić się zmiany skórne (w postaci rumienia guzowatego), ból i obrzęk stawów oraz gorączka. Takie symptomy składają się na tzw. zespół Löfgrena.
Sarkoidoza – przebieg choroby
Sarkoidoza płuc dzieli się na kilka stopni zaawansowania rozwoju. Niektóre objawy, charakterystyczne dla występującego stadium choroby, możliwe są do wykrycia w badaniu radiologicznym
W stadium 0, które dotyczy 10 proc. chorych, radiogram klatki piersiowej nie wykazuje żadnych zmian.
W stadium I dochodzi do zajęcia węzłów chłonnych wnęk (u połowy chorych). Węzły śródpiersia najczęściej powiększone są symetrycznie, w wielu przypadkach pojawia się też powiększenie węzłów chłonnych przytchawiczych prawych. Na tym etapie choroby często dochodzi do samoistnej remisji (dotyczy to 60-90 proc. przypadków), a rokowania są pomyślne. Objawy zwykle cofają się w ciągu 24 miesięcy od rozpoznania.
W stadium II, oprócz zajęcia węzłów chłonnych wnęk, dochodzi do wystąpienia zmian drobnoguzkowych w płucach (w górnych i środkowych polach). Badanie TKWR obrazuje zmiany występujące wzdłuż pęczków podopłucnowych i naczyniowo-oskrzelowych.
W stadium III wykrywane są wyłącznie zmiany śródmiąższowe, natomiast w stadium IV obecne są symptomy włóknienia płuc.
Zmiany w śródmiąższu mogą doprowadzić do upośledzenia funkcji płuc. W takim przypadku, często pojawia się obniżenie zdolności dyfuzyjnej dla tlenku węgla i podatności statycznej. Charakterystyczne są też zaburzenia typu restrykcyjnego.
Zajęcie opłucnej stwierdza się u 10 proc. chorych, jednak rzadko dochodzi do wystąpienia płynu w opłucnej (najwyżej w 3 proc. przypadków). Jeżeli się pojawia, najczęściej ma to miejsce w stadium II i III.
U 20 proc. chorych na sarkoidozę pojawiają się symptomy obturacji górnych dróg oddechowych, wynikające z zajęcia oskrzeli, tchawicy i krtani. Przeważnie ma to związek z występowaniem ziarniniaków, choć w niektórych przypadkach może wynikać z ucisku, jaki wywołują zmienione chorobowo węzły chłonne. W wielu przypadkach lekarz stwierdza też obniżenie maksymalnych przepływów oddechowych przy małych objętościach.
W 1–4 proc. przypadków sarkoidozy dochodzi do zajęcia naczyń płucnych. Objawia się to wystąpieniem nadciśnienia płucnego, ziarniniakowego zapalenia naczyń i zatorowości płucnej.
Sarkoidoza skórna dotyczy 25 proc. chorych. i najczęściej powoduje wystąpienie rumienia guzowatego. Zmiany przeważnie pojawiają się na powierzchniach wyprostnych podudzi, powyżej stawów skokowych lub nadgarstkowych. W takiej postaci, choroba rzadko wymaga leczenia – objawy zwykle ustępują samoistnie po kilku tygodniach.
Innym charakterystycznym objawem skórnym, pojawiającym się w przebiegu sarkoidozy, jest toczeń odmrozinowy. Zmiana najczęściej pojawia się na twarzy, a jej obecność wskazuje na przewlekły charakter dolegliwości.
Warto przeczytać:
U 11–83 proc. chorych, sarkoidoza atakuje narząd wzroku. Zmiany najczęściej pojawiają się na błonie naczyniowej oka i wymagają leczenia. Niepodjęcie terapii może doprowadzić do utraty wzroku.
U większości chorych (50–80 proc.) obserwuje się wystąpienie zmian w wątrobie. Zazwyczaj nie powodują one dysfunkcji narządu, więc w tym przypadku leczenie najczęściej nie jest konieczne.
Zajęcie układu nerwowego dotyczy 5–15 proc. wszystkich przypadków pacjentów z sarkoidozą. W takiej sytuacji nie można wskazać konkretnej grupy symptomów. U niektórych chorych dochodzi do zajęcia nerwu wzrokowego i twarzowego. U innych pojawia się wodogłowie, obwodowa neuropatia, zaburzenia psychiczne, nowotwór mózgu, napady drgawkowe i zapalenie opon mózgowo-rdzeniowych.
Objawowe zajęcie serca stwierdza się u 5 proc. chorych, jednak należy założyć, że nie są to dokładne dane. Wynika to z faktu, że w takiej sytuacji, pierwszym objawem, świadczącym o wystąpieniu choroby, może okazać się nagły zgon sercowy. Choroba najczęściej atakuje wolną ścianę lewej komory i przegrodę międzykomorową. Doprowadza to do zaburzenia przewodzenia i rytmu pracy serca.
Sarkoidoza – diagnostyka
Sarkoidoza nie może być rozpoznana na podstawie pojedynczego symptomu. O rozwoju choroby można mówić wówczas, gdy wystąpi charakterystyczny dla sarkoidozy obraz kliniczno-radiologiczny, gdy zostanie przeprowadzone badanie histopatologiczne, którego wynik potwierdzi występujące objawy, oraz gdy wykluczone zostaną pozostałe choroby ziarniniakowe.
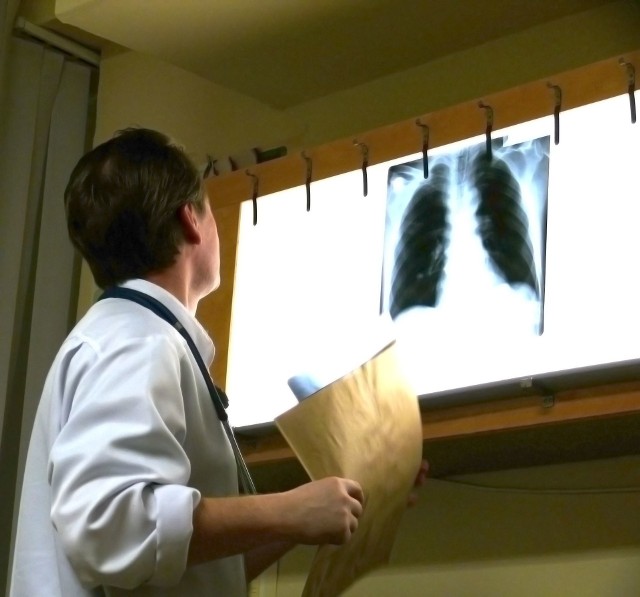
W pierwszej kolejności wykonywane jest badanie obrazowe klatki piersiowej (RTG), na podstawie którego lekarz określa stadium choroby. Następnie pozyskiwana jest próbka z zajętych narządów, która posłuży do wykonania badania histopatologicznego. W tym celu najczęściej wykonywana jest bronchoskopia. Zdarza się, że przy użyciu techniki bronchoskopijnej nie udaje się uzyskać potwierdzenia histopatologicznego. W takiej sytuacji wykonywana jest mediastinoskopia lub videotorakoskopia.
W dalszej kolejności oceniana jest rozległość zmian chorobowych. Wykonywana jest morfologia, transaminazy, bilirubina, poziom wapnia, kreatynina, aktywność ACE, USG jamy brzusznej, echo serca i EKG, badanie okulistyczne w lampie szczelinowej oraz badanie wapnia w dobowej zbiórce moczu. Ocenie podlega także czynność płuc. W tym celu przeprowadza się pletyzmografię. Wykonywany jest także 6-minutowy test chodu. W niektórych przypadkach konieczne jest wykonanie bardziej szczegółowych badań.
Dowiedz się również:
Sarkoidoza – leczenie
Sarkoidoza jest chorobą, która wykazuje znaczną skłonność do samoistnych remisji (zwłaszcza w stadium I i II). Z tego względu, w niektórych przypadkach nie ma konieczności podejmowania leczenia. Takie postępowanie ma też związek z działaniami profilaktycznymi – nawroty sarkoidozy są rzadsze wśród pacjentów, u których remisja nastąpiła samoistnie, nie z pomocą leków.
W niektórych przypadkach, choroba nie wywiera wpływu na funkcjonowanie narządu, który zajęła. Dotyczy to większości przypadków, w których obecność ziarniniaków stwierdza się w wątrobie i/lub w trzustce. Także w takiej sytuacji nie ma potrzeby wdrażania leczenia.
W sytuacji, gdy lekarz stwierdza brak konieczności podejmowania leczenia, wskazane jest, żeby chory odbywał regularne wizyty kontrolne. Ich częstotliwość ustalana jest indywidualnie. Zwykle odbywają się raz na kilka miesięcy.
Leczenie farmakologiczne sarkoidozy najczęściej dotyczy chorych na sarkoidozę w stadium III i IV. Wskazaniem do rozpoczęcia leczenia może być też stadium II, jeżeli zaobserwowane zostały zmiany w śródmiąższu płuc lub gdy u chorego pojawiają się problemy z oddychaniem. Leczenie jest też konieczne w sytuacji, gdy choroba zajęła serce, narząd wzroku, ośrodkowy układ nerwowy oraz gdy stwierdzona zostanie hiperkalcemia.
W leczeniu sarkoidozy najczęściej wykorzystywane są glikokortykosteroidy. Terapia trwa minimum 12 miesięcy. Zależnie od przebiegu choroby, lekarz może zadecydować o wdrożeniu leczenia innymi lekami immunosupresyjnymi - metotreksatem, azatiopryną, leflunomidem, mykofenolanem mofetylu lub przeciwciałami anty-TNFα. W przypadkach znacznego zaawansowania sarkoidozy, konieczna może okazać się operacja przeszczepu płuc.
Naukowcy wciąż prowadzą badania nad nowymi lekami, jednak jak dotąd, możliwe jest wyłącznie leczenie objawowe choroby. Leczenie przedmiotowe wymaga poznania czynnika etiologicznego. Leczenie zawsze dobierane jest indywidualnie do stanu pacjenta. Taka konieczność podyktowana jest różnym przebiegiem choroby.