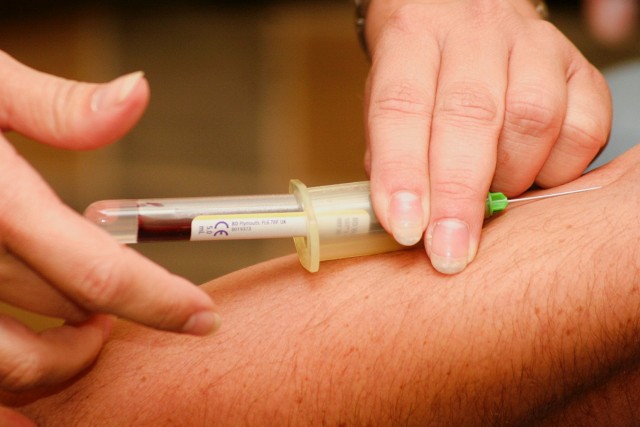
Czym jest ob?
OB zawdzięcza swoją nazwę polskiemu lekarzowi, Edmundowi Biernackiemu, który w 1894 roku opisał zależność szybkości opadania krwinek w próbce krwi w zależności od płci, wieku, a przede wszystkim stanu zdrowia pacjenta. Osadzanie się erytrocytów na dnie próbówki jest zjawiskiem naturalnym, wywołanym przez białka obecne w osoczu: fibrynogen, immunoglobuliny i albuminę, które są stosunkowo ciężkie, dlatego opadają.
Biernacki zauważył, iż przy niektórych chorobach poziom tych białek się zmienia, przez co krew osadza się w innym tempie niż u osób zdrowych. Zjawisko występuje jedynie w środowisku zewnętrznym (np. we krwi pobranej do probówki) i nie jest możliwe w naczyniach krwionośnych. Jednostka pomiaru OB to mm/h, gdyż określa szybkość opadania krwinek w jednostce niekrzepnącej krwi w ciągu 1 godziny.
Wskazania do badania OB
OB poza normą nie wskazuje żadnej konkretnej choroby, lecz jest znakiem toczącej się infekcji lub stanu zapalnego. Lekarz zleca więc badanie OB przy podejrzeniu:
- stanu zapalnego,
- choroby autoimmunologicznej np. reumatoidalne zapalenie stawów, choroba Hashimoto,
- choroby nowotworowej,
- w celu monitorowania przebiegu różnych stanów klinicznych.
Wartość OB zmienia się wolno, dlatego jego analiza jest pomocna głównie przy rozpoznaniu chorób przewlekłych. Może być jednakże pierwszym symptomem schorzeń rozwijających się w organizmie. Kontrolę OB krwi warto wykonywać profilaktycznie raz w roku, najlepiej razem z morfologią, która daje bardziej szczegółowe informacje o stanie zdrowia.
OB a wskaźnik CRP
OB to parametr niespecyficzny, co oznacza, że nie jest ukierunkowany na wykrycie konkretnej choroby i ma charakter ogólny. W diagnostyce procesów zapalnych równolegle z OB oznacza się stężenie białka C-reaktywnego, czyli CRP, gdyż w większości przypadków zachodzi między nimi korelacja. Zbieżne wyniki obu tych wskaźników dają pewność w diagnozie stanów zapalnych.
Badanie CRP jest dokładniejsze niż badanie OB, gdyż ten pierwszy parametr szybciej wzrasta w przypadku choroby i wcześniej normuje się po jej wyleczeniu. Normy CRP są też bardziej precyzyjne, gdyż ich zakresy pomagają określić nasilenie i pochodzenie zapalenia, np. umożliwiają odróżnienie infekcji bakteryjnej od wirusowej.
Jak przebiega badanie OB?
OB oznacza się w próbce krwi pobranej z żyły łokciowej pacjenta. Wykorzystuje się do tego próżniowe strzykawki, które zawierają już odpowiednią ilość koagulantu, czyli substancji zapobiegającej krzepnięciu krwi – zwykle jest to cytrynian sodu w stężeniu 3,8 proc. Proporcja wynosi 4:1 – oznacza to, że na cztery jednostki krwi przypada jedna jednostka koagulantu.
Starsza metoda zakłada pobranie 2 ml krwi strzykawką i przelanie ich do probówki z 0,5 ml cytrynianu sodu. Po połączeniu mieszankę pozostawia się na godzinę. Po upływie tego czasu sprawdza się odległość między powierzchnią osocza a warstwą erytrocytów. Jest ona oznaczana w milimetrach. Aby wynik był wiarygodny, w laboratorium muszą zostać zachowane odpowiednie, standaryzowane warunki w zakresie temperatury, wibracji i nasłonecznienia.
Czy do badania OB z krwi trzeba się przygotować?
Badanie OB, podobnie jak morfologia wymaga przygotowania. Dwa dni przed nim należy zrezygnować z alkoholu oraz ograniczyć kawę, herbatę i palenie tytoniu. Krew musi być pobrana na czczo – od ostatniego posiłku powinno upłynąć ok. 8-12 godzin. Jest to konieczne, gdyż po jedzeniu wartość OB naturalnie wzrasta. Dzieje się tak, gdyż komórki wchłaniają wodę potrzebną do trawienia, a tym samym krew się rozrzedza i erytrocyty szybciej opadają. Taki sam efekt wywołuje podwyższone ciśnienie, dlatego przed badaniem należy unikać stresu i wysiłku fizycznego. Tuż przed pobraniem krwi do badania OB zalecane jest 10-15 minut odpoczynku. Do 30 minut poprzedzających pobranie można wypić szklankę wody – dotyczy to zwłaszcza dzieci i osób starszych.
Niedobory w diecie są groźne dla zdrowia! Zobacz, jakie chor...
OB – norma dla różnych grup wiekowych
OB normy ma różne w zależności od płci, wieku, a także stanu zdrowia pacjenta, dlatego interpretacja wyniku powinna należeć do lekarza.
Normy OB we krwi dla danych grup wiekowych wynosi:
- Noworodki – 0-2 mm/h,
- Niemowlęta do 6 m.ż. – 12-17 mm/h,
- Kobiety do 60 r.ż. – 3-10 mm/h,
- Kobiety powyżej 60 r. ż. ≤ 20 mm/h,
- Mężczyźni do 60 r. ż. – 3-6 mm/h,
- Mężczyźni powyżej 60 r. ż. ≤ 15 mm/h,
Normy OB mogą się nieznacznie różnić między laboratoriami, w których wykonuje się analizy. Jest to zależne od używanego sprzętu oraz warunków panujących w danej placówce. Wynik OB nie powinien być interpretowany w oderwaniu od innych danych – należy brać pod uwagę także wyniki morfologii i CRP.
O czym świadczy podwyższone OB?
OB powyżej normy jest zazwyczaj sygnałem choroby, gdyż wtedy wzrasta we krwi stężenie tzw. białek ostrej fazy, w tym fibrynogenu, który przyłącza się do erytrocytów i powoduje ich szybsze opadanie. Białka ostrej fazy są produkowane przez wątrobę w zwiększonej ilości w odpowiedzi na proces zapalny w organizmie. Wskaźnik OB nie określa przyczyny oraz lokalizacji problemu, dlatego stanowi jedynie wstęp do dalszej diagnostyki. Wynik nieznacznie powyżej normy nie powinien być powodem do obaw, lecz zawsze trzeba go skonsultować z lekarzem.
U kobiet duży wpływ na wartość OB ma faza cyklu miesiączkowego (tuż przed i podczas krwawienia OB podwyższa się), dlatego najlepiej wykonywać badanie po menstruacji. OB rośnie również podczas ciąży, dlatego zwyczajowo nie analizuje się go w tym czasie. Taki stan utrzymuje się do 6 tygodni po porodzie.
OB podwyższone może występować u kobiet, które przyjmują tabletki antykoncepcyjne oraz schorzeniach takich jak:
- niedokrwistość, inaczej anemia,
- hiperlipoproteinemia, czyli nieprawidłowy rozkład lipidów we krwi,
- miażdżyca,
- podwyższone ciśnienie,
- zbyt wysoki poziom cholesterolu.
Inne przyczyny wysokiego OB to pewne schorzenia i stany m.in.:
- przewlekłe stany zapalne (infekcyjne i nieinfekcyjne) – mogą być spowodowane przez choroby zakaźne wirusowe i bakteryjne o ostrym przebiegu (np. zapalenie płuc, grypa, gruźlica),
- choroby narządów wewnętrznych i schorzenia tkanki łącznej – przede wszystkim reumatyzm,
- urazy i złamania,
- zabiegi chirurgiczne,
- niedoczynność i nadczynność tarczycy – zaburzają procesy metaboliczne,
- martwica tkanek – może być wywołana przez bakterie, toksyny jadowe, niedokrwienie (np. przy zawale serca), cukrzycę (stopa cukrzycowa),
- marskość wątroby – spowodowana toksynami, chorobami autoimmunologicznymi i metabolicznymi lub zakażeniem wirusowym, szczególnie HBV i HCV,
- zespół nerczycowy – białkomocz, czyli nadmierne wydalanie białka z moczem wskutek uszkodzenia kłębuszków nerkowych,
- próchnica zębów – często powoduje podwyższone OB u dziecka.
Wysokie OB może być skutkiem niedawno przebytych chorób, które zostały już wyleczone. W takich przypadkach należy porównać je z dokładniejszym wskaźnikiem CRP.
Bardzo wysokie OB może świadczyć o chorobie nowotworowej. Wynik OB znacząco przekracza prawidłowe normy i przyjmuje wartości ponad 100 mm/h. Trzycyfrowy wynik badania OB oznacza poważne zagrożenie zdrowia i zawsze jest powodem do dalszej diagnostyki i niezwłocznego leczenia. Tak wysokie OB często wskazuje na nowotwory układu krwiotwórczego, takie jak szpiczak mnogi czy białaczka.
O czym świadczy OB poniżej normy?
OB niskie występuje znacznie rzadziej niż podwyższone. Wskaźnik może zostać obniżony przez niektóre leki – takie działanie wykazują m.in. aspiryna, kortyzon i chinina. Istnieje jednak szereg chorób, które powodują wynik OB poniżej normy. Są to:
- alergie – upośledzają działanie tkanek i wywołują reakcję immunologiczną, polegającą na wytwarzaniu we krwi przeciwciał,
- żółtaczka – jest skutkiem wzrostu stężenia bilirubiny, czyli produktu rozpadu hemoglobiny we krwi i tkankach,
- malaria – wywołuje rozpad erytrocytów, a w następstwie ciężką niedokrwistość,
- przewlekła niewydolność krążenia – zmniejszenie przepływu krwi przez tkanki i narządy. Prowadzi do zaburzeń pracy serca,
- hipofibrynogemia – niedobór fibrynogenu. Brak tego białka obniża krzepliwość krwi. Może być spowodowany jego zmniejszoną syntezą w przebiegu innych chorób lub występować w postaci wrodzonej, co zdarza się rzadko (raz na milion urodzeń),
- anemia sierpowata – wrodzona niedokrwistość spowodowana nieprawidłową budową hemoglobiny, czyli białka krwi transportującego tlen. Wywołuje nieprawidłowy, sierpowaty kształt erytrocytów zamiast owalnego, co prowadzi do ich szybszego rozpadu. Najczęściej występuje w Afryce,
- czerwienica prawdziwa – wywołana jest nadprodukcją krwinek, przede wszystkim erytrocytów. Może zmienić się w przewlekłą białaczkę szpikową lub prowadzić do zakrzepów żylnych i skazy krwotocznej. Najczęściej zapadają na nią mężczyźni powyżej 50. roku życia,
- krioglobulinemia – powodują ją przeciwciała występujące we krwi, które wytrącają się w temp. poniżej 5 °C. Może występować samoistnie (zwykle u kobiet w średnim wieku) lub towarzyszyć innym chorobom.