Czym jest liszajec zakaźny i co wywołuje tę chorobę skóry?
Liszajec zakaźny, inaczej liszajec pospolity (łac. impetigo contagiosa) to choroba wywoływana przez zakażenie gronkowcem lub/i paciorkowcem, a konkretnie bakteriami Staphylococcus aureus (gronkowiec złocisty) oraz Streptococcus pyogenes (paciorkowiec beta-hemolizujący).
Zarazić się można poprzez kontakt z osobą chorą lub z jej rzeczami osobistymi. Ponieważ rozwojowi bakterii sprzyja ciepło, szczyt zachorowań na liszajca przypada na miesiące letnie. Na zarażenie podatne są też osoby chorujące na cukrzycę i te z osłabioną odpornością.
Liszajec często występuje w dużych skupiskach ludzi, przez co przebywanie w takich miejscach jest istotnym czynnikiem rozwoju zakażenia. Dotyczy to m.in. dzieci, u których liszajec pojawia się w wieku 2-6 lat. Chorują maluchy, które chodzą do żłobka czy przedszkola, ale czasem i dzieci w wieku szkolnym. U dorosłych liszajec często pojawia się w wyniku kontaktu z chorymi dziećmi, jest też przypadłością osób uprawiających sporty kontaktowe.
Zobacz także:
Liszajec suchy i bezpęcherzowy – objawy zakażenia
Liszajec zakaźny jest chorobą powierzchownych warstw skóry. Wyróżniamy dwa rodzaje tej choroby: liszajec pęcherzowy i bezpęcherzowy (inaczej liszajec suchy).
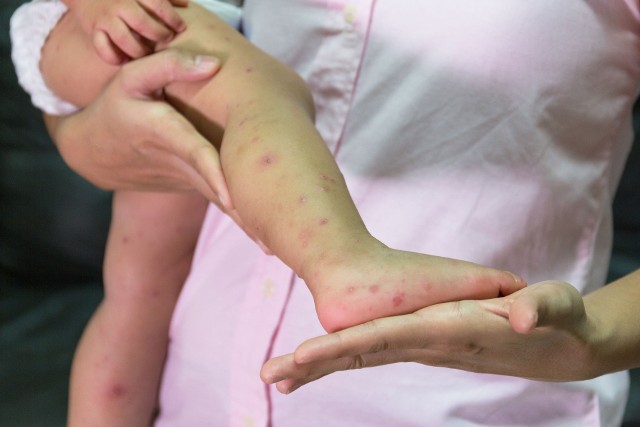
Przy zakażeniu liszajcem na skórze pojawia się charakterystyczna wysypka – początkowo w formie drobnych wypełnionych płynem pęcherzyków. Po pewnym czasie, zwykle po upływie 24-48 godzi, pęcherzyki pękają, zamieniając się w strupek o żółtawym kolorze.
Przeczytaj: Całowanie się z mężczyzną z brodą może być niebezpieczne? Uważaj, lekarz ostrzega: to grozi twojemu zdrowiu
U osób cierpiących na liszajec suchy zamiast pęcherzyków obserwuje się na skórze drobne grudki. Z czasem zmieniają się w pokrytą cienkim strupem nadżerkę w podobnym kolorze.
Wysypka może mieć różne umiejscowienie – pojawia się na twarzy, zwykle w okolicach nosa lub ust, a także na szyi lub kończynach. Choć nie jest bolesna, bo może jej towarzyszyć najwyżej swędzenie czy pieczenie, na pewno stanowi problem estetyczny, który utrzymuje się przez kilka tygodni.
Sprawdź też:
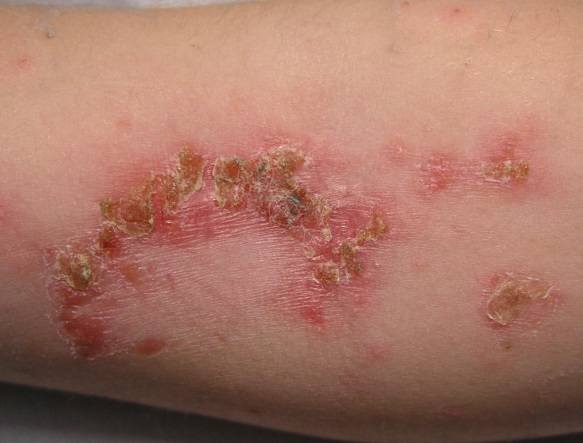
Leczenie zakażenia liszajcem
Choć zmiany skórne przy liszajcu można pomylić z objawami innych chorób, dla dermatologa zdiagnozowanie choroby nie jest zwykle kłopotliwe, gdyż specyficznym objawem choroby jest strup w kolorze miodu. Wybór metody leczenia uzależniony jest w dużej mierze od tego, gdzie umiejscowione są zmiany i jaki obszar skóry obejmują. Chociaż zwykle nie jest on duży, wysypka może się powiększać, a nawet wystąpić w kilku miejscach jednocześnie.
Przy liszajcu najczęściej stosuje się leczenie antybiotykami podawanymi miejscowo lub doustnie. Do odkażania skóry stosuje się natomiast wodę utlenioną. Uzupełnieniem są specjalne emulsje i maści z antybiotykami, np. mupirocyną.
Jeśli zakażenie przebiega w sposób łagodny i zajmuje niewielki obszar skóry, stosowanie antybiotykoterapii czasem nie jest konieczne i lekarz zaleca jedynie leczenie domowymi sposobami. Jednak stosowanie antybiotyków – tych, na które bakterie wywołujące liszajec są bardzo wrażliwe – zwiększa ochronę przed ewentualnymi powikłaniami.
Po kilku lub kilkunastu dniach odpowiednio dobranego leczenia zmiany skórne powinny zniknąć. Brak podjęcia działań może jednak spowodować utrzymywanie się ich na skórze przez kilka tygodni.
Polecamy również:
Liszajec zakaźny – leczenie domowe objawów
Domowe metody leczenia liszajca polegają na stosowaniu odkażających okładów. Należy również delikatnie usuwać tworzące się na skórze strupy. Poprawę stanu skóry można uzyskać stosując środki takie jak:
- olejek z drzewka herbacianego rozcieńczony oliwą z oliwek do przecierania skóry,
- maść cynkowa,
- maść ichtiolowa,
- sok z aloesu wysokiej jakości – do wcierania w zmiany skórne,
- roztwór octu z łyżki destylowanego octu w 2 szklankach wody – do przemywania zainfekowanego miejsca,
- produkty spożywcze i suplementy diety bogate w cynk (najwięcej zawierają orzechy, pestki, nasiona oleiste, a także mięso, ryby i owoce morza).
Istnieje też kilka zasad, do których bezwzględnie należy się stosować. Po pierwsze osoby chorujące na liszajec – i ich otoczenie – powinny utrzymywać wysoki stopień higieny. Nawet do rąk należy używać własnego ręcznika, często myć dłonie i brać kąpiel. Osoby chore powinny stosować delikatne mydło i obciąć krótko paznokcie, gdyż pomoże to zapobiec rozsiewaniu bakterii.
Ponadto nie powinno się też zakładać ponownie tego samego ubrania, jeśli nie zostało wyprane. Warto ponadto używać przewiewnych tkanin z włókien naturalnych, by ograniczyć pocenie i rozwój chorobotwórczych bakterii na skórze.
Przeczytaj także:
Czym jest liszajec opryszczkowaty?
Liszajec opryszczkowaty jest zmianą skórną obserwowaną przede wszystkim u kobiet w ciąży. Może wystąpić zwłaszcza u przyszłych matek, które chorują na łuszczycę – przewlekłą, nawracającą chorobę autoimmunizacyjną. W tym wypadku krostki pojawiają się przede wszystkim w pachwinach, w okolicy narządów płciowych oraz w zgięciach skórnych – między innymi pod kolanami czy w zgięciu łokci.
O ile liszajec zakaźny ogólnie nie jest niebezpieczny, bo zagrożeniem są dopiero jego powikłania, liszajec opryszczkowaty stanowi zagrożenie dla życia matki i płodu. W wyniku infekcji może dojść do niewydolności układu krążenia czy nerek u ciężarnej lub do wewnątrzmacicznego obumarcia płodu. Prócz krostek, u matki może wystąpić też wysoka gorączka czy niewydolność nerek i układu krążenia. Dlatego też należy możliwie szybko rozpocząć leczenie choroby!
Sprawdź też:
Niesztowice, czyli groźne powikłanie liszajca – objawy i leczenie
Liszajec zakaźny może prowadzić do licznych powikłań – w tym tak groźnych jak zapalenie węzłów chłonnych, zapalenie szpiku czy niesztowica.
Niesztowica jest ropnym zapaleniem skóry z owrzodzeniem, znanym również pod nazwą ektyma lub zakaźne krostowe zapalenie skóry. Tak jak liszajca, wywołują ją paciorkowiec beta-hemolizujący z grupy A i gronkowiec złocisty, które dostają się do organizmu przez mikrouszkodzenia skóry.
Charakterystycznym objawem niesztowicy są pęcherzowo-ropne zmiany skórne w postaci krostek, które przechodzą w owrzodzenia pokryte strupem. Są umiejscowione głównie na kończynach, tułowiu lub pośladkach. Po pewnym czasie bakterie zaczynają przenikać coraz głębiej, a u chorych dochodzi do powiększenia węzłów chłonnych i pojawienia się gorączki. Wtórnym powikłaniem może być też kłębuszkowe zapalenie nerek.
Po zagojeniu infekcja pozostawia blizny i może prowadzić do zapalenia tkanki podskórnej, skutkującego nawet martwicą komórek. Leczenie niesztowicy polega na odkażaniu rany oraz podaniu antybiotyków. Stosuje się penicyliny penicylinazooporne i cefalosporyny.
ZOBACZ: Co to jest atopowe zapalenie skóry i jakie czynniki zaostrzają jego objawy?